В дальнейшем это заболевание вызывает стойкие нарушения в виде парезов, параличей, нарушений речи и вестибулярных расстройств, которые являются причинами инвалидизации и нарушения социальной адаптации пациентов после инсультов.
Симптомы, которые могут указывать на инсульт.
Перекос лица. Нужно попросить человека улыбнуться, надуть щеки, оскалить зубы. Возможный признак инсульта - асимметрия носогубных складок, щека «парусит», а улыбка становится «кривой».
Нарушения речи. Признак инсульта когда человек не может произносить слова, или когда создается впечатление, что человек не понимает, что говорит, «путает» слова.
Слабость в руке и/или ноге. Можно попросить сжать обеими руками свои руки, или просто вытянуть обе руки вперед — слабая рука начнет опускаться. Важно: если человек жалуется на внезапное появление неловкости в руке, невозможность четко написать что-либо от руки — это тоже признак слабости.

Почему важно действовать быстро?
При ишемическом инсульте, во время которого возникает закупорка артерии тромбом – участок мозга не получает питание и клетки головного мозга гибнут.
При отсутствии своевременной специализированной медицинской помощи человеку с инсультом гибель клеток участка головного мозга лишившегося кровоснабжения неизбежна. Существует технология восстановления кровоснабжения головного мозга, когда внутривенно вводится лекарство способное растворять тромбы. Этот метод лечения называется системная тромболитическая терапия. Применить системную тромболитическую терапию возможно только в первые 4,5 часа от начала инсульта. После 4,5 часов ткани головного мозга и сосуды головного мозга в зоне инфаркта приобретают необратимые изменения и риск развития кровоизлияния в зоне инфаркта мозга увеличивается многократно.
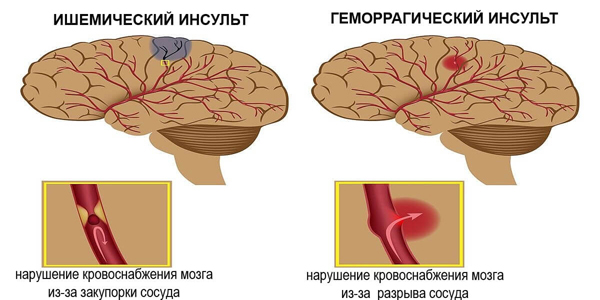
Выделяют два основных вида инсультов:
1. Ишемический (связанный с закупоркой или спазмов артериальных церебральных сосудов и вызывающий недостаточное кровоснабжение участка головного мозга и гибель нервных клеток в очаге некроза и развитие инфаркта мозга);
2. Геморрагический (кровоизлияние, связанное с разрывам церебрального сосуда (артерии или вены) с истечением крови в вещество мозга или под его оболочки, сдавливая окружающую нервную ткань, вызывая гибель нейронов и стимулируя развитие и прогрессирование отека головного мозга).
На сегодняшний день большое значение имеет предупреждение развития этой патологии – первичная и вторичная профилактика инсульта.
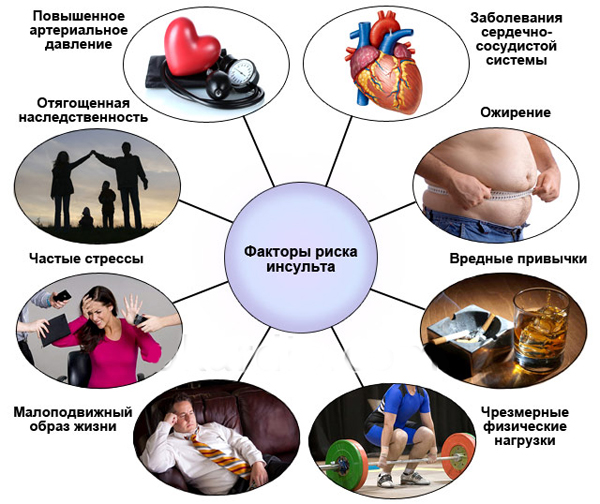
Факторы риска развития инсультов
Все направления профилактической работы по предупреждению развития инсультов заключаются в контролировании факторов риска и их коррекцию.
Все факторы риска подразделяют на несколько категорий:
1. Предрасполагающие;
2. Поведенческие;
3. «Метаболические».
К предрасполагающим факторам относятся аспекты, которые не подлежат коррекции:
1. возраст (частота инсультов увеличивается после 50 лет и растет с каждым годом);
2. пол (у мужчин после 40 лет риск развития инсультов выше, чем у женщин);
3. семейный анамнез и наследственная предрасположенность.
Поведенческими факторами, способствующими развитию инсультов, являются:
• курение (увеличивает риск инсультов в два раза);
• психологические факторы (стрессы, депрессия, усталость);
• прием алкоголя, наркотиков и лекарственных препаратов (оральных контрацептивов);
• избыточный вес и ожирение;
• атерогенная диета;
• физическая активность (гиподинамия повышает риск ишемических инсультов).
«Метаболические» факторы риска – артериальная гипертензия, дислипидемия, метаболический синдром, эндокринопатии (сахарный диабет), коагулопатии.
Индивидуальная медикаментозная коррекция «метаболических» факторов и устранение поведенческих аспектов лежат в основе профилактики ишемических и геморрагических инсультов.
Главные направления предупреждения инсультов
Основными этиологическими причинами развития острых нарушений мозгового кровообращения считаются атеросклероз церебральных сосудов и гипертоническая болезнь при ишемических инсультах, и злокачественная гипертония на фоне патологии церебральных сосудов (аневризм, артериовенозных мальформаций, диабетических ангиопатий и других вазопатий) при инсультах по геморрагическому типу.
В связи с этим основными направлениями первичной и вторичной профилактики инсультов являются:
• активное выявление и адекватное лечение больных с первичной артериальной гипертонией или гипертонической болезнью;
• предупреждение ишемических инсультов (инфаркта головного мозга) у пациентов с патологией сердца и сосудов (нарушениями ритма, пороками сердца, инфарктом миокарда и эндокардитами) и своевременное лечение этих заболеваний;
• профилактика повторных острых нарушений церебрального кровообращения у больных с транзиторными ишемическими атаками или «малыми» инсультами, включая оперативные методы лечения;
• медикаментозная терапия нарушений обмена липидов у лиц с атеросклеротическим поражением церебральных сосудов, сонных артерий и у пациентов с ИБС.
Первичная профилактика инсультов
Первичная профилактика инсульта – это комплекс мероприятий направленных на предотвращение развития острых нарушений церебрального кровообращения – геморрагического инсульта или инфаркта мозга (ишемического инсульта) - ведение здорового образа жизни, рациональное питание, поддержание адекватной массы тела, воздержание от курения и адекватное медикаментозное лечение заболеваний сердца и сосудов, сахарного диабета и других заболеваний.
Медикаментозная коррекция для профилактики инфаркта мозга
Ишемический инсульт встречается значительно чаще – от 75 до 80% всех случаев острых нарушений мозгового кровообращения. Возникновение инфаркта мозга происходит, как правило, на фоне атеросклеротических изменений стенок церебральных сосудов в сочетании с повышенным артериальным давлением, поражением сердечных клапанов (врожденные или приобретенные пороки) и/или нарушением ритма сердца (мерцательной аритмии).
Профилактика инсультов включает своевременное лечение с применением лекарственных препаратов:
• гиполипидемическая терапия (применение статинов);
• гипотензивная терапия;
• эффективное лечение соматических заболеваний и инфекционно-воспалительных процессов, способствующих развитию инсультов (коллагенозов, хламидиоза, ВИЧ-коагулопатий, сахарного диабета);
• применение растительных препаратов и народных средств для нормализации липидного обмена и снижения артериального давления (совместно с медикаментозной терапией).
Применение гиполипидемических лекарственных препаратов
Атеросклероз возникает в результате нарушения обмена липидов и развития гиперхолистеринемии. Холестерин откладывается на внутренней оболочке сосудов, образуя атеросклеротические бляшки, затрудняющие ток крови по сосудам – сердца, мозга и других органов. Их изъязвление с отрывом части бляшек приводит к облитерации церебральной артерии – нарушению питания и дыхания нервных клеток, приводящие к некрозу нейронов с формированием инфаркта мозга.
Длительное повышение уровня холестерина в крови на 10% приводит к увеличению риска инфаркта головного мозга до 25-30%.
Статины – лекарственные препараты, снижающие уровень липидов плазмы и повышенное образование, и отложение холестерина в виде холестериновых бляшек и снижают риск развития ишемического инсульта и инфаркта миокарда.
Назначения антигипертензивной терапии
Повышение артериального давления является важнейшим и хорошо поддающимся лечению фактором риска развития как геморрагического, так и ишемического инсультов.
Частым осложнением течения гипертонической болезни или первичной артериальной гипертонии являются повторяющееся церебральные гипертонические кризы с острым повышением АД, которые сопровождаются гибелью миоцитов сосудистой стенки, что приводит к формированию множественных аневризм с развитием кровоизлияния в мозг. Или к набуханию стенок церебральных артерий и артериол, их сужению или закрытию просветов с развитием малых глубинных инфарктов мозга.
Профилактика инсультов головного мозга заключается в контроле артериального давления с последующим назначением гипотензивных лекарственных средств - ингибиторов АПФ, блокаторов кальциевых каналов, диуретиков или блокаторов рецепторов ангиотензина II с индивидуальным подбором препарата в каждом конкретном случае. Антигипертензивные препараты принимаются длительно до стабилизации оптимального уровня артериального давления с обязательной коррекцией терапии лечащим врачом (кардиологом или терапевтом).
Особенности первичной профилактики ишемического инсульта у женщин
На сегодняшний день ишемические инсульты в возрасте от 18 до 40 лет часто развиваются у женщин, в связи с длительным приемом оральных контрацептивов, при патологическом течении беременности и при дисгормональных расстройствах (в связи с повышением уровня эстрогенов, приводящие к повышению свертывания крови и образованию тромбов). А также при часто возникающих и затяжных приступах мигрени, которые сопровождаются длительным спазмом церебральных сосудов в сочетании с курением, вызывающим длительный спазм сосудов и интоксикацию организма, способствует прогрессированию дегенеративных процессов в церебральных сосудах.
В основе профилактики развития острого нарушения мозгового кровообращения по ишемическому типу у женщин находится:
• отказ от курения и других вредных привычек;
• контроль артериального давления и прием антигипертензивных препаратов;
• рациональное питание и ведение здорового образа жизни с физической активностью;
• адекватный прием пероральных контрацептивов с контролем уровня гормонов и консультацией у гинеколога-эндокринолога;
• лечение нарушений гормонального фона и заболеваний, которые провоцируют его изменение (мастопатия, эндометриоз, поликистоз яичников).
Вторичное предупреждение ишемических и геморрагических инсультов
Вторичная профилактика инсульта – комплексная программа по предупреждению развития повторного инсульта, которая включает немедикаментозные и медикаментозные методы.
К немедикаментоным методам относятся:
• отказ от курения и других вредных привычек (алкоголя, лекарственной зависимости);
• гипохолестериновая диета;
• постепенное повышение физической активности (ЛФК, массаж, пешие прогулки);
• снижение избыточного веса.
Лечебные мероприятия для профилактики повторного инсульта:
• антитромботические лекарственные препараты (антиагреганты и непрямые антикоагулянты);
• лечение гипотензивными лекарственными препаратами;
• профилактика инсульта народными средствами;
• хирургическое лечение (каротидная эндатерэктомия).
Современная антитромботическая терапия
Применение антитромботических препаратов на сегодняшний день является важным звеном профилактики повторных инсультов. С этой целью применяются в основном ацетилсалициловая кислота (аспирин), тиклопидин, клопидогрель и дипиридамол.
Профилактическая антитромботическая терапия, проводится длительно и непрерывно (в течение нескольких лет) под контролем обследования агрегации тромбоцитов до назначения и через несколько дней после начала проведения антиагрегантной терапии. Повышение агрегационной активности тромбоцитов у пациентов с угрозой развития ишемического инсульта и эффективная медикаментозная коррекция этой патологии являются одним из критериев необходимости назначения антиагрегантов.
Предупреждение инсультов в группах высокого риска
Предупреждение инсультов проводится совместно терапевтами и неврологами. Антиагреганты и антикоагулянты непрямого действия, гиполипидемические и гипотензивные препараты применяют для профилактики ишемических и геморрагических инсультов головного мозга, а также инфаркта миокарда. Успех оперативных вмешательств на магистральных сосудах головного мозга в большинстве случаев зависит от состояния сердечно-сосудистой системы больного, а для проведения аортокоронарного шунтирования необходима комплексная оценка цереброваскулярного резерва и состояния сосудистой системы мозга в целом. Чтобы добиться значительного снижения частоты развития инсультов необходимо сочетание первичной профилактики в группах высокого риска и общей национальной стратегии профилактики цереброваскулярной патологии.


 Версия для слабовидящих
Версия для слабовидящих